Подагра что за болезнь у мужчин. Подагра — что это такое? Характеристика подагры, клинические проявления.
Что такое подагра – это одна из разновидностей болезней суставов, при которой возникает отложение в них солей мочевой кислоты. Ее называют «болезнью королей», т.к. заболевание было распространено ранее в высших кругах, и чаще всего возникало вследствие неумеренности в еде и спиртных напитках.
На данный момент заболевание встречается лишь у трех человек из тысячи, и в большинстве случаев наблюдается у мужчин старше 40 лет, реже – у женщин после менопаузы.
Никакого лечения, острого артрита артрита не происходит Более 10 дней тяжело, но почти 100% пациентов по-прежнему обращаются за медицинской помощью. Чаще всего пациенты встречаются с врачом с больными жалобами, такими как перфорация, растяжение, ощущение при первом гонении на тёп, Классические «популярные» анестетики, как пациент с дипироном, не помогают. Попытка принять горячую ванну для ног увеличивает только страдания.
В поисках эффективного анальгетика и пациенты и хирурги часто могут совершать много ошибок, начиная с назначения невообразимых комбинаций массивных анальгетиков, заканчивая употреблением антибиотиков и местных средств массовой информации - неэффективными, но дорогими. Истинная подагра в повседневной практике происходит не очень часто, но многие врачи знают, что это заболевание лечится аллопуринолом. Но этот аллопуринол назначают в острой фазе заболевания, вы, как правило, не должны забывать. Кроме того, потенциал для обострения аллопуринола для Кишечная атака, и если пациент находится во время обострения этого препарата, он должен как можно раньше очистить весь «болезненный» период.
Подагру также называют «болезнью королей», так как это заболевание суставов сотни лет возникает по причине неправильного питания и употребления алкоголя
Как возникает подагра
Подагра возникает из-за повышения в крови мочевой кислоты, которая откладывается в суставах, органах и системах организма. Со временем накопление мочевой кислоты приводит к частичному либо полному разрушению суставов.
Другая распространенная ошибка при лечении острого приступа подагры - отказ пациента от еды. Как известно, большую часть времени «атака подагры», вызванная ошибкой в рационе, точно. В поисках помощи пациент готов пойти на «хлеб и воду», если он не голоден, просто чтобы избавиться от боли. Это «принципиально неправильно» и может иметь негативное влияние как на общее состояние пациента, так и в почках, сердце.
Предшествующий период болезни
Желая как можно скорее избавить пациента от боли, врачи часто назначают физиотерапию, игнорируя почти полную неспособность, а иногда и дают эту тактику во время атаки. Кристаллы урата - маленькие иглы - осаждаются во многих органах, особенно в почках, образуя камни, которые нарушают эти жизненно важные органы. Пациент может нарушить почечную колику, которая проявляется болью в нижней части спины части, если живот, рвота, боль в животе и спазма во время мочеиспускания.
Мочевая кислота может накапливаться в организме из-за двух основных факторов:
- Вследствие генетических нарушений либо гормональных факторов, которые усугубляет злоупотребление спиртными напитками и неверный рацион питания.
- Из-за нарушения в обмене веществ либо, как следствие некорректного приема лекарственных препаратов.
Важно! Основная причина возникновения подагры – злоупотребление жирной, «вредной» пищей и алкоголем.
Иногда тяжесть боли такова, что она требует госпитализации, или Хирургическое вмешательство для удаления камней. При лечении и накоплении мочевой кислоты и ее солей недостаточное заболевание подталкивается к повреждению сердца с развитием сердечной недостаточности. Топхи - мягкое образование, шишки, «удары», наполненные кристаллами уратов. Большую часть времени, тофусы расположены на задней поверхности пальцев, на внешнее ухо, локти, колени Но тофусы может быть скрыта, который находится на уровневнутри тела.
В суставах, например. Такое «осаждение» кристаллов, которое невозможно увидеть без дальнейших методов исследования - рентгеновское и ультразвуковое исследование. Диагноз подагры основывается на трех столпах: обследовании пациента и интервью с ним, лабораторных и инструментальных методах исследования.
Факторами риска возникновения подагры выступают:
- Возраст . Чаще подагра возникает у мужчин среднего возраста вследствие ожирения, повышенного кровяного давления, злоупотребления алкоголем, низкого уровня холестерина. У пожилых людей (у мужчин и женщин в равной степени) возникновение подагры обычно связано с проблемами почек и частым использованием диуретиков.
- Пол . У сильной половины человечества подагра диагностируется чаще, чем у женщин. Подагра у женщин может возникнуть после наступления менопаузы, но и в этом случае процент заболеваемости меньше, чем у мужской части населения.
- Генетическая предрасположенность . Наследственный фактор наблюдается примерно у 20% больных. Эта же причина может вызывать подагру у детей.
- Ожирение . Между массой тела и скоплением лишней мочевой кислоты существует четкая связь. Люди, страдающие лишним весом в течение всей жизни, имеют большой риск заболеть подагрой к зрелому возрасту.
- Лекарственные препараты . Мочегонные препараты (тиазидные диуретики), принимаемые бесконтрольно, часто становятся причиной развития подагры. К лекарствам, провоцирующим развитие подагры, относят: аспирин, пиразинамид, никотиновую кислоту.
- Алкоголь . Риск развития подагры при алкогольных злоупотреблениях повышается в разы, т.к. этанол усиливает выделение организмом мочевой кислоты, а также влияет на способность почек выводить ее из организма. Особенно тесно связано ос возникновением заболевания употребление пива.
Больных подагрой становится с каждым годом все больше, т.к. за последнее время люди стали чаще употреблять в пищу продукты, богатые пуринами (жирную рыбу, мясо) и большее количество алкоголя.
Классический образ приступов подагры - болезненный для пальпации, иногда красный на теплом синем палец ноги, опухший. Пациент может вылечить лихорадку, дрожь. Почти половина первого приступа подагры становится последней, но в остальных 50% случаях заболевание переходит в хронической форме с этим долгосрочным процессом, и есть повторные приступы других совместных проблем. Большой палец вторых суставов ног, то голеностопного сустава, коленного сустава, руки, развивающегося полиартрита.
Интересно отметить, что в последнее время против представляет собой отход от этого классического, так богато описано в литературе, живописи. Подагра встречается чаще с исходно большим количеством пораженных суставов. Кроме того, в течение последних 20 лет во многих пациенты с подагрой с ранних дней, которые ей все еще нужны, и все еще длительная, острая болезнь, и боль по-прежнему интенсивна, независимо от количества перенесенных атак.
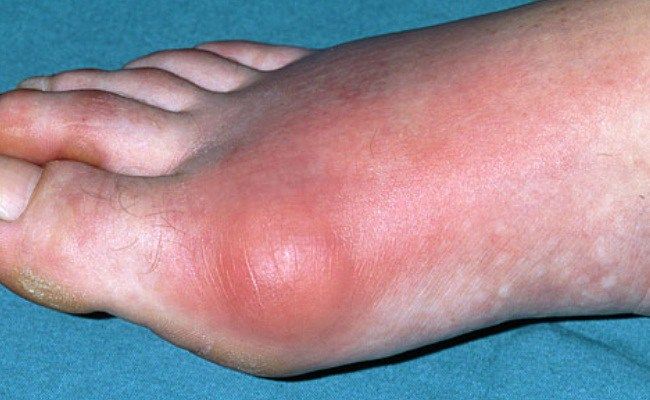
Симптомы и признаки подагры
Чаще всего люди не знают, что это за болезнь подагра и как она проявляется?
Важно! Первыми признаками подагры являются появление на ногах или руках наростов (тофусов) и ощущение на пораженных участках интенсивных болей.
Совместное исследование жидкости. Эта процедура может быть очень неприятной, но это результат совместного медицинского бурения, который сможет получить достаточную точность, чтобы ответить на вопрос «Что на самом деле произошло?» Суставные пункции значительно облегчает состояние пациента, так как, во-первых, путем связывания избытка жидкость удаляет, вызывая чувство внутреннего давления и содержащего большое количество «воспалительных веществ.» Во-вторых, в полости сустава при отсутствии противопоказаний данный препарат, быстро снимая симптомы воспаления.
Условно подагру можно поделить на несколько этапов в зависимости от развития заболевания.
Бессимптомный этап
На этом этапе болезнь никак себя не проявляет, но в суставах постепенно начинает скапливаться мочевая кислота. Такое состояние может продолжаться в течение тридцати лет, но по итогу лишь в 20% случаев приводит к возникновению подагры.
Полученную жидкость собирали в пробирку и отправляется в лабораторию для анализа и микроскопии. Если имеются для осмотра и отбора проб из мягкого материала обучения, как правило, ревматолог стремится анализировать их содержание. Если невооруженный глаз, который выделяется из тофусов, выглядит отдаленно рикотт и микроскопия показала Такие же кристаллы в синовиальной жидкости. Если да, то как далеко болезнь исчезла? Существуют ли другие нарушения суставов, против которых подагры? В случае подагры гораздо менее информативны, чем рентген.
Какие болезни можно обменивать на подагру?
Это в настоящее время ведется разработка новых методов, которые могли бы помочь определить наличие депозита мочевой кислоты кристаллов в суставах. В то время как «ультразвук ваш врач может определить, только ли не существует» артрит, количество жидкости в суставе, и если мы можем предпринять, чтобы проанализировать ли совместное травматических повреждений мягких тканей, которые могли бы «маска» под Атака подагры. Какие другие болезни происходят на сцене, похоже на подагру? В частности, эта информация будет полезна тем, кто используется для установления диагноза, используя книги или справочную информацию из Интернета.
Острый подагрический артрит
Развивается после первых проявлений артрита – болевых ощущений и отеков в области пораженного сустава.
Клиническая картина острой фазы подагры:
- Появление сильных болей в суставе;
- Боли возникают чаще всего в ночной период либо ранним утром;
- Возникновение отеков в месте сустава и около него;
- Повышение температуры тела;
- Потеря аппетита, озноб, общее ухудшение состояния.
Чаще всего поначалу боль проявляется только в одном суставе – обычно первым страдает большой палец на ноге (подагра большого пальца), реже – коленный или голеностопный сустав.
Этому условию может предшествовать любой скин или «общая» инфекция, травма или мягкие ткани вокруг совместного микротравмы. Диагноз должен быть подтвержден с помощью одного и того же суставного прокола, а уже в полученном жидком медицинском аспекте будет сделать предварительный вывод о диагностике артропатии пирофосфат. Реактивный артрит Эта болезнь является ответом на присутствие патогена в организме, и является. Договор, соответственно, вместе - ревматологу и инфекционные заболевания ревматоидный артрит - хроническое аутоиммунное заболевание неизвестного происхождения, которая затрагивает в основном женщины, в отличие от подагры; Остеоартроз; Псориатический артрит. Без наркотиков лечение включает в себя диетотерапию, Использование ортопедических устройств и общего выхлопа, а также коррекцию образа жизни.
Важно! Лечить подагру следует в первые 24-48 часов после проявления признаков, чтобы болезнь не перешла в хроническую форму.
Приступ подагры возникает резко и неожиданно (ночью или утром), и характеризуется сильной давящей болью в пораженном суставе, покраснением и отеком в области сустава. В течение дня боль обычно утихает, но к ночи снова становится сильней – такие приступы могут длиться от нескольких суток до нескольких недель.
Не все пациенты, которые часто не ограничивается какой-либо пищи или пассивного удовольствия, любое движение в автомобиле, Готовые изменить привычки ради собственного здоровья. Однако важно поставить пациента на выполнение рекомендаций, которые на самом деле находятся на полпути через работу.
Лечение подагры имеет два основных направления. «Очевидное преимущество этой группы препаратов является то, что они начинают действовать быстро, и именно там, где это необходимо. - в воспаленных суставах Это важно помнить о том, что». Другим преимуществом являются нестероидные противовоспалительные препараты - способность проникать в центральную нервную систему. Дело в том, что если человек испытывает боль в отдаленных частях тела, сигнал идет прямо в мозг и может улучшить субъективное ощущение боли, а затем умножить страдания пациента.
Через несколько лет симптомы подагры начинают проявлять себя все чаще, постепенно сокращается время между приступами, и заболевание переходит в хроническую форму.
Поврежденные суставы разрушаются все сильнее, болезнь начинает поражать соседние суставы. При длительном течении заболевания на пораженных участках, под кожей начинают появляться бугорки, которые называют тофусы (или подагрические узлы). Чаще всего проявляется подагра на ногах и руках.
Использование препаратов среди нестероидов помогает уменьшить или предотвратить эти эффекты. Однако, прибегая к его назначению, если по какой-либо причине применение противовоспалительных препаратов становится невозможным Это важно, что тяжелое поражение почек, сердца, печени и слизистых оболочек желудочно-кишечного тракта. - Строгие противопоказания для назначения колхицина. Цель этой группы наркотиков - очень сложное и ответственное решение. Если для наблюдения за пациентом требуется тщательное лечение стероидов, врач часто будет думать в десять раз, чтобы назначить это эффективное, но не совсем равнодушное к средствам тела.
Подагрические узлы появляются из-за того, что слишком большие отложения солей в суставах заставляют организм воспринимать их как инородное тело, вследствие чего иммунитет начинает вырабатывать лейкоциты, вызывающие сильное воспаление. Со временем тофусы лопаются и в них наблюдаются кристаллы мочевой кислоты (на вид – беловатая пыль).
Напомним, что подагра чаще встречается у пациентов, страдающих ожирением, которые изначально находятся в опасности для многих из перечисленных выше условий, умножить его на побочные эффекты стероидов и достичь весьма печально, с точки зрения ожидаемой структуры.
Уменьшение уровня мочевой кислоты. Иногда пациенты, «положив» его диагноз с помощью соседей или через Интернет, начинают принимать этот препарат самостоятельно Поэтому лечение аллопуринолом должны находиться под медицинским наблюдением Так, назначается аллопуринол. С частыми нападениями; когда уровень мочевой кислоты и сопутствующих пораженных суставов; Когда серьезные отклонения в почках; обнаружение камней в почках; отложение кристаллов мочевой кислоты в мягких тканях; При лечении онкологических заболеваний. Что есть и пить пациента с приступами подагры или высоким уровнем мочевой кислоты в период без атак?
Где образовываются тофусы:
- В районе предплечья;
- Вдоль кромки наружного уха;
- На локтях и коленях;
- На руках и ногах (в мелких суставах пальцев).
Обычно тофусы безболезненны, но иногда могут вызывать скованность и болезненные ощущения в пораженных суставах. Если тофусы не лечить, они могут развиваться в течение 10 лет с момента первых проявлений подагры.
С первых курсов вы можете порекомендовать вегетарианские супы, такие как суп, овощи или картофель. В качестве гарнира для безопасного выбора любого крупы или макаронных изделий хлеб не ограничивается. Позволяя принимать все орехи и сухофрукты, десерты, вы можете побаловать себя медом, сиропом, конфетами, сухофруктами.
Полезно добавлять в пищу достаточное количество оливкового масла. Из безалкогольных напитков, безалкогольных напитков, соков, фруктовых напитков, фруктовых напитков. В идеальном случае такую диету следует соблюдать не только во время приступа подагры, но также и во время болезни, в то время как наблюдается увеличение уровня мочевой кислоты в крови.

Медикаментозное лечение подагры
При лечении подагры человеку придется серьезно поменять собственный образ жизни, обеспечить постоянный прием лекарственных средств, так как это заболевание, к сожалению, не вылечивается полностью. Но если своевременно выявить симптомы и лечение соблюдать в соответствии с рекомендациями врача, то возможно взять заболевание под контроль и свести к минимуму болезненные проявления недуга.
Образ жизни пациентов с подагрой
После устранения боли врач обязан обеспечить, чтобы уровень мочевой кислоты был безопасным для пациента, и дозировка аллопуринола соответствовала должным образом. С этой целью регулярное определение уровня мочевой кислоты путем биохимического анализа крови. Все начало лечения должно проводиться каждые 2-4 недели, а затем каждые 6 месяцев. Если вы выбираете оптимальную дозу препарата, пациент следует диета возвращается к практике, не мешает подагры, он не нуждается в получении боли и воспаления, доза аллопуринола может быть медленно понижали под наблюдением врача. практика показывает, что можно полностью отменить довольно редко. к сожалению, подавляющее большинство пациентов, аллопуринол упразднены, которые вынуждены вернуться к нему после повторных приступов подагрические.
Важно! Главный принцип терапии подагры – контроль в организме объема мочевой кислоты.
Медикаментозное лечение назначается врачом-ревматологом, который назначит препараты, направленные на снижение в организме мочевой кислоты, ее скорейшее выведение, купирование воспалительного процесса и снятие болевого синдрома.
Лекарственные препараты
Большое количество и скопление мочевой кислоты является первопричиной появления подагры, поэтому устранение этой проблемы позволяет быстро сократить приступы и снять неприятные ощущения.
При повышенной мочевой кислоте применяют препараты:
- Аллопуринол . Снижает объем мочевой кислоты во всем организме, включая плазму, кровь, мочу и лимфу, а также помогает растворять накопленные отложения солей в суставах, почках и мягких тканях. Противопоказан при почечной недостаточности и обладает рядом побочных эффектов.
- Фебукостат (Аденурик, Улорик) . Препарат нового поколения, не производится в России и имеет достаточно высокую стоимость. Лекарственное средство полностью позволяет растворить скопления мочевой кислоты в течение 2-3 месяцев, и предупреждает последующее образование узлов.
- Пеглотиказа . Применяется при тяжелых формах подагры, когда другие лекарственные средства бессильны. Препарат сложно достать – он производится за границей и доставляется под заказ.
- Пробонецид . Назначается на этапе ремиссии, т.к. не подавляет синтез мочевой кислоты, а лишь усиливает ее выведение. При применении препарата рекомендуется дополнительная противовоспалительная и гормональная терапия.
Для лечения симптомов подагры (снятия болей, отеков, купирования приступов) назначаются следующие препараты:
- Колхицин (Колхимин, Колхикум) – алкалоид, применяемый при экстренной помощи в случае острого приступа подагры. Имеет ряд побочных эффектов со стороны ЖКТ (рвота, жидкий стул, тошнота).
- Глюкокортикоиды (Преднизон, Кортизон) – быстро купируют воспалительный процесс, снимают неприятные симптомы, однако способны подавлять иммунитет.
- Нестероидные противовоспалительные препараты (Анальгин, Ибупрофен, Диклофенак) – подавляют воспаление, снимают боли при подагре.
Важно! Назначать лекарство от подагры может только квалифицированный специалист, т.к. ряд лекарственных средств имеет побочные эффекты, которые могут негативно отразиться на организме .
Лечение острой фазы подагры
Как лечить подагру в домашних условиях при приступе:
- Обильное щелочное питье (не меньше чем два литра за сутки) и обеспечение полного покоя.
- Применение компрессов на больное место (Димексид) для снятия воспаления и боли.
- Прием нестероидных противовоспалительных препаратов.
- Снятие острых болевых симптомов (Колхицин).

В первый день терапии назначается повышенная дозировка препаратов, после постепенно снижается до обычной дозы. Схему приема препаратов обязательно назначает лечащий врач.
Обострение подагры при повышенной мочевой кислоте возможно купировать индольными и пиразолоновыми препаратами – Бутадионом, Кетазоном, Реопирином.
Мочевую кислоту выводят с помощью Аллопуринола и специально подобранной диеты.
Лечение хронической подагры
Терапия хронической формы подагры направлена на снижение объема в организме мочевой кислоты, предупреждение рецидивов приступов, восстановление нарушенных функций суставов.
Важно! При сомнительном диагнозе либо при легких приступах не стоит длительно применять медикаментозное лечение в домашних условиях.
Как лечить подагру на ногах и руках:
- При повышенной мочевой кислоте назначают препарат Аллопуринол при подагре – его можно применять длительное время, т.к. он не обладает стойкостью и длительным действием.
- При почечной недостаточности могут назначаться препараты Пробенецид, Этамидом, Алламорон.
Народные средства при подагре
Приверженцы нетрадиционной медицины предлагают лечить заболевание народными средствами, которые при правильном использовании позволяют снять болевые ощущения и даже устранить причину заболевания.
- Луковый отвар (снимает боли в суставах) . Неочищенный лук (2-3 головки) складываются в кастрюльку и заливаются литром воды. На среднем огне лук варится до полного размягчения, а после отвар процеживают и остужают. Принимать следует три раза в день по стакану напитка примерно в течение 10-14 дней.
- Рыбные компрессы . Отделить от хребта филе рыбы, сложить в пакет и засунуть в морозильную камеру. На ночь достать пакет, поместить на больное место и плотно укутать. Такой способ эффективно снимает болевой синдром.
- Сало . Кусочек свиного сала можно прикладывать на больное место на ночь, к утру – наступит облегчение. Народное лечение предлагает использовать сало также в качестве мази - если кусочки сала втирать в пораженное место, то это поможет, как снять отек и боль, так и улучшить кровообращение.
- Сливочное масло . Масло и спирт взять в одинаковых пропорциях. Масло растопить на сковороде, после чего туда вылить спирт и поджечь. Когда спирт выпарится полностью, смесь остужают и перекладывают в баночку. Мазь следует втирать в пораженное место в период обострения и приступов, при повышенной мочевой кислоте.
- Цветки сирени . Полная пол-литровая банка цветков сирени заливается 200 мл спирта, после чего помещается на неделю в темное место. По 20-30 капель средства следует принимать трижды в сутки перед едой.
- Чай из череды . Используются и при острой форме подагры, и при профилактике заболевания. Череда заваривается, исходя из 1 ч. ложки на стакан кипятка и пьется вместо чая.
Лечение подагры народными средствами в домашних условиях может проводиться только с ведома врача, при острых болях лучше не заниматься самолечением, а обратиться к специалисту.
Диета при подагре
Обычно при подагре назначается диета 6, в которой присутствует полная калорийность, снижены потребление соли и жиров животного происхождения и количество белка. Диета при подагре рекомендует повышенное употребление жидкости и дробное питание небольшими порциями.
Важно! Питание при подагре является главной частью лечения. Без изменения рациона питания об излечении не может идти речи, так как именно пищевые злоупотребления часто являются причиной болезни.
Что можно при подагре есть:
- Мясо и рыбу (в отварном или запечном виде) пару раза в неделю по 150 г продукта за сутки;
- Яйца и грецкие орехи;
- Овощи (капусту, кабачки, картофель);
- Мучные и крупяные изделия (в небольших количествах);
- Ягоды (чернику, арбуз, землянику);
- Молоко и молочные продукты;
- Масло топленое, сливочное или растительное (до 10 г в сутки).
- Фрукты (яблоки, виноград, грушу, персики, апельсины).

Меню при подагре должно составляться с учетом того, что все блюда должны подаваться в отварном виде либо готовиться на пару. В сыром виде можно есть ягоды, фрукты и овощи.
Чай, кофе и какао лучше заменить натуральными киселями, морсами, компотами либо отварами из шиповника, мяты, тысячелистника.
Раз в неделю неплохо проводить разгрузочные дни, выбрав один из следующих вариантов:
- Фруктовый разгрузочный день - 1-1,5 кг фруктов, исключая виноград и банан.
- Овощной разгрузочный день –в любой дозволенной кулинарной обработке принимают в пищу 1,5 кг овощей, но без добавления масла и соли.
- Кефирный (за сутки выпивают 1,5 литра кефира) либо кефирно-творожный (пол литра кефира и 350-450 г творога).
Разгрузочные дни помогают уменьшить объем мочевой кислоты и наладить обменные процессы.
При подагре запрещено кушать:
- Субпродукты (мозги, почки, печень, язык);
- Мясо и рыбу жирных сортов, бульоны и супы из них, холодец, заливное;
- Мясо молодых животных;
- Копченые, маринованные, острые, жареные блюда;
- Бобовые: горох, чечевицу, фасоль, а также шпинат и щавель;
- Алкоголь;
- Соленые блюда (потребление соли следует ограничить, не следует солить продукты при подагре);
- Острые соусы и специи.
При обострении подагры едят только жидкую пищу: некрепкие овощные бульоны, молоко и молочнокислые продукты, овощные и фруктовые соки, отвары трав, жидкие каши.
Во время лечения обязательно нужно потреблять как можно больше воды без газа – рекомендуется щелочная минеральная вода (Боржоми), зеленый слабый чай и отвары трав.
Чем опасна подагра
При развитии и прогрессировании подагры при несвоевременном и неверно подобранном лечении возможно появление осложнений, среди которых встречаются весьма опасные состояния:
- Развитие подагрического гломерулосклероза и появление в почках урартных камней. Заболевания: подагрический нефрит, пиелонефрит.
- Нарушения работы почек при неправильном пуриновом обмене. При присоединении артериальной гипертензии либо сахарного диабета может возникнуть острая недостаточность почек.
- Остеопороз – истончение костной ткани.
- Подагрический хронический артрит, деструктивный полиартрит, сопровождающийся деформацией суставов.
При отсутствии лечения заболевание развивается, постепенно разрушая кости и хрящи, вызывая деформации суставов и, как следствие, потерю движения. Такое состояние может привести к потере трудоспособности и инвалидности.
Профилактика подагры и прогноз заболевания
Чтобы предупредить появление новых приступов и свести проявления подагры к минимуму, следует придерживаться некоторых правил:
- Не подвергать больной сустав по возможности никаким нагрузкам. При болевых ощущениях прикладывать на 15-20 минут лед к пораженному суставу.
- Не принимать аспирин, который может вызвать повышение объема мочевой кислоты и вызывать обострение.
- Регулярно проводить врачебное обследование и измерять уровень мочевой кислоты.
- Не менее получаса в день уделять физкультуре, регулярно делать гимнастику и зарядку.
- Выпивать в день не менее двух литров воды, чтобы помочь почкам вывести из организма, накопившуюся кислоту.
- Пересмотреть свой рацион в пользу фруктов, овощей и круп, избегать употребления субпродуктов, колбас, жиров.
Прогноз подагры благоприятный и выздоровление зависит от степени заболевания и соблюдения адекватного лечения. Чем раньше больной пойдет к врачу, пересмотрит собственный образ жизни и начнет лечение, тем больший шанс стойкой ремиссии.
Без правильного лечения подагра достаточно быстро прогрессирует, особенно у склонных к ней пациентов преклонного и зрелого возраста, поэтому относится к заболеванию по принципу «схватит-опустит» - категорически нельзя.
Понравилось? Поделитесь пожалуйста с друзьями и оцените запись:
Древние греки называли подагру «ловушкой для ног». С конца XVII века подагра считается отдельной болезнью.
Страдали подагрой в основном мужчины, но сейчас она настигла и женскую половину человечества, и возникает в суставах рук и ног.
Она стала следствием того, что люди часто переедают и злоупотребляют алкоголем, при лечении заболеваний применяют много лекарственных препаратов, диуретиков (мочегонных средств).
Поскольку задерживается вывод мочевой кислоты из организма, она кристаллизуется и откладывается в суставах, превращаясь в натриевую соль – моноурат натрия . Современные медики считают подагру системным заболеванием, поражающим организм полностью. Признаки и лечение данного заболевания, первые симптомы подагры вы узнаете из нашей статьи.
Причины подагры
Заболевание разделяют на две группы в зависимости от причин возникновения.- 1) Первичная подагра в подавляющем большинстве случаев возникает как следствие нарушения гормональных и генетических факторов, к которым добавляется неправильно питание и употребление алкогольных напитков.
- 2) Вторичная форма является следствием , а также чрезмерного приема лекарственных препаратов. К таким медикаментам относят: Пиразинамид, Аспирин, Никотиноваю кислоту и различные диуретики.
- генетическую предрасположенность
- мужчины имеют более высокий шанс заболеть, в отличие от женщин.
- как правило, заболевание диагностируют до 40 лет.
- прием лекарственных препаратов, особенно мочегонных
- злоупотребление алкоголем повышает риск возникновения подагры, особенно это касается пива.
- лишний вес также способствует гиперурикемии.
После хирургических операций и травм обезвоживается поврежденная ткань, поэтому в этом месте еще больше локализуется соли и кислоты мочевой, они откладываются в проблемном суставе. При понижении температуры тела даже на половину градуса приводит к тому, что в суставах ураты начинают превращаться в кристаллы. Подагрический приступ часто является следствием перегревания в сауне или парной, поскольку в бане начинается потоотделение и организм резко обезвоживается. Обостряется подагра во время поездок в жаркие страны.
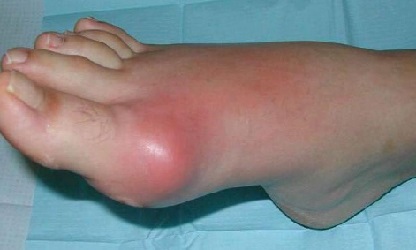
Диагностика подагры
При диагностике учитывают частоту повторяющихся приступов.Диагноз ставят на основании:
- 1) Обнаруженных в синовиальной жидкости уратных мононатриевых кристаллов и отсутствия в ней микроорганизмов;
- 2) Подтвержденного тофуса с помощью химических исследований или микроскопии поляризационной;
- 3) 6-12 признаков подагры: рентгенологических, лабораторных, клинических;
- 4) Гиперурикемии, ассиметричного воспаления суставов;
- 5) На рентгенограмме - субкортикальных кист без эрозий.
Лечение подагры
 Лечение подагры сводится к купированию острых приступов, медикаментозному лечению, диете и профилактике повторных обострений.
Лечение подагры сводится к купированию острых приступов, медикаментозному лечению, диете и профилактике повторных обострений.Купирование острого приступа:
- назначают обильное щелочное питье 2-2,5 л/сут.) и полный покой;
- прикладывают компрессы, применяя Димексид в растворе - 50% для обезболивания и против воспаления;
- купируют приступ нестероидными противовоспалительными средствами: Индометацином, Диклофенаком натрия, Напроксеном, Пироксикамом;
- снимают боль и воспаление Нимесилом и Колхицином;
Купирование острого приступа возможно пиразолоновыми и индольными препаратами: Реопирином, Бутадионом, Фенилбутазоном, Кетазоном. При повышенной резистентности к препаратам, к лечению подключают Преднизолон. Принимают вначале 20-30 мг/сут, затем доза снижается. Одновременно принимают Бутадион и Индоцид в малых дозах. Мочевую кислоту выводят из организма Аллопуринолом и специально подобранной диетой.
Лечение подагры между приступами в домашних условиях
Для лечения подагры в период между приступами в домашних условиях устраняют гиперурикемию, рецидивы приступов подагры, предупреждают поражения внутренних органов, восстанавливают нарушенную функцию суставов с помощью комплексной терапии, включающей лекарства, диету, физические воздействия и санаторно-курортное лечение.Важно не применять длительное медикаментозное лечение подагры домашних условиях при легких приступах, и при сомнительном диагнозе. Первые два дня следует применять Колхицин (1 мг/сут.) или Индометацин (75 мг/сут.).
Перед приемом антиподагрических средств устанавливают тип нарушенного пуринового обмена. Он может быть метаболическим, почечным и смешанным.
Урикостатиками угнетают образование мочевой кислоты, например, Аллопуринолом: суточная доза – 100-900 мг, что зависит от степени гиперурикемии. При легкой степени – 200-300 мг, при среднетяжелой – 300-400 мг, при тяжелой – 600-900 мг/сутки. За два дня можно снизить уровень мочевой кислоты в 2-3 раза. Препарат применяют постоянно, поскольку он не обладает стойкостью и продолжительностью действия. Перерыв делают летом на 1-2 месяца в связи с появлением в меню многообразных растительных продуктов.
Урикозурическими средствами угнетается канальцевая реабсорбция мочекислых соединений и увеличивается выработка, поэтому их назначают при почечной гиперурикемии. Лечат: Этамидом, Бензбромароном, Пробенецидом (Бенемидом) и салицилатами – 4 г/сут. Чаще всего лечат Алламароном, он удобен в приеме – 1 раз в сутки по 1 табл. и обладает небольшим количеством побочных симптомов.
Растворяют мочекислые камни и предотвращают образование новых - препаратом Уралитом (Магурлитом, Блемареном).
Меню при подагре: что можно есть?
Обычно , имеющую полноценную калорийность, в ней ограничены жиры животного происхождения и соль, снижено количество белка. У диеты много щелочных валентностей и она предусматривает повышенное потребление жидкости. Энергетическая ценности диеты – 3000 ккал. Подходит и диета №5.Запрещено питаться:
- субпродуктами: печенью, почками, языком, мозгами.
- мясом молодых животных и птицы: телятиной и цыплятами.
- жирными сортами мяса и рыбы, супами и бульонами из них.
- бобовыми, богатыми пуринами: горохом, бобами, фасолью, чечевицей, щавелем и шпинатом.
Разрешено питаться:
- мясом и рыбой в отварном виде – 2-3 раза в неделю.
- молоком и молочными продуктами.
- яйцами и грецкими орехами.
- мучными и крупяными изделиями, белым хлебом (в небольших количествах).
- овощами: картофелем, капустой, кабачками, тыквой, дыней, арбузами.
- фруктами: яблоками, абрикосами, сливами, грушами, персиками, апельсинами.
- ягодами: виноградом, вишней, черешней, земляникой и черникой.
- перед сном нужно выпивать чашку некрепкого чая, кофе, чая с молоком или лимоном, сок.
- включают творожные, кефирные, молочные и фруктовые разгрузочные дни.
- в мясные дни – отварной говядиной – 150 г или отварной рыбой – 150 г. Можно сочетать мясо и рыбу и вводить в этот день витамин С и В¹.
- в период обострения – только жидкой пищей: молоком, молочнокислыми продуктами, киселями, компотами. А также: овощными и фруктовыми соками, некрепким чаем с молоком или лимоном, отваром шиповника, овощными супами, жидкими кашами.

Осложнения подагры
Подагра проявляется следующими осложнениями:- 1) Подагрическим гломерулосклерозом и уратными . Развивается нефропатия, подагрический нефрит, .
- 2) Нарушением функции почек при нарушении пуринового обмена (подагрической почкой). При наличии артериальной гипертензии и сахарного диабета развивается .
- 3) Подагрическим артритом и деструктивным с деформацией суставов.
- 4) (истончением костной ткани).
- 5) Образованием тофусов на суставах или мягких тканях: на крыльях носа, в ушной раковине, пальцах рук, стопах, во внутренних органах – сердце, почках и пр.
Профилактика и прогноз
Длительные приступы могут закончиться полным выздоровлением. Прогноз благоприятный и зависит от уровня гиперурикемии и адекватного лечения. Люди могут сохранять трудоспособность долгие годы и качество их жизни не страдает.Профилактика сводится к соблюдению диеты, исключению голодания, применению диуретиков, длительному приему препаратов, растворяющих соли мочевой кислоты (Уралиту), применению санаторно-курортного лечения.
Можно прикладывать компрессы к суставам из смеси валерианки (3 бут.) и одеколоном (или водкой) – 200 мл. Компресс утепляют шерстяным шарфом. После обострения состояние улучшится.






